Índice
Toggle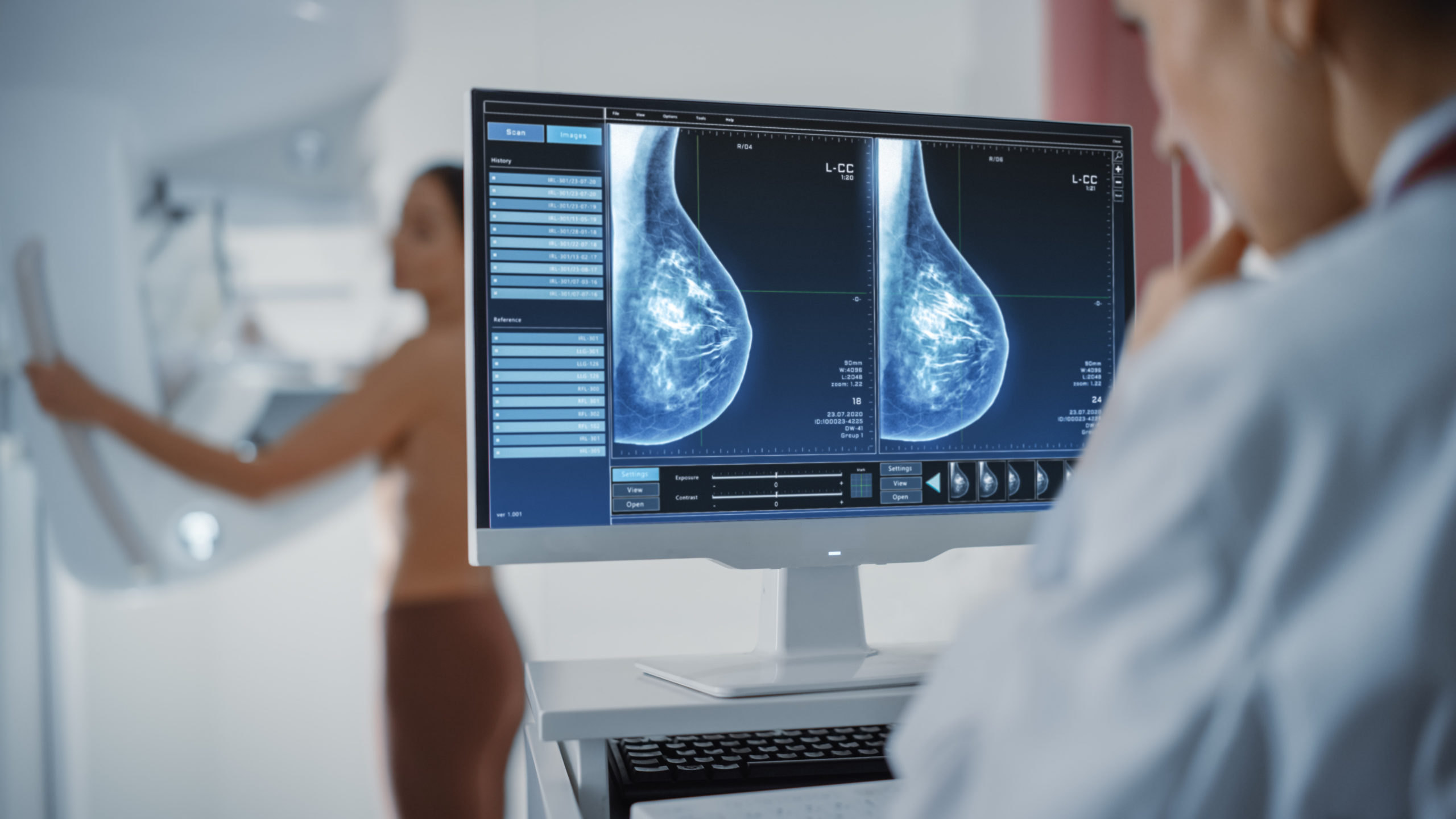
UNIDAD DE DIAGNÓSTICO DE PATOLOGÍA MAMARIA
Los avances técnicos en los últimos años, así como la experiencia adquirida en la interpretación de mamografía y de otros métodos de imagen como la ecografía, han mejorado de forma considerable la detección y caracterización de lesiones mamarias, tanto benignas como malignas. Actualmente es posible detectar lesiones pequeñas y sutiles, predecir con precisión su probabilidad para malignidad, e incluso confirmar su naturaleza histológica de forma percutánea a través de la biopsia.
El nódulo mamario es el síntoma más frecuentemente asociado a un cáncer de mama. Se calcula que una de cada diez mujeres con anormalidad palpable o anormalidad en una mamografía de screening tendrá un carcinoma, y esta probabilidad se eleva con la edad, por lo que es de vital importancia el consultar con un especialista en patología mamaria ante cualquier anomalía detectada en la autoexploración.
Es recomendable realizarse los estudios de mamografía, ya sean de screening (revisión periódica para detección precoz de un posible cáncer de mama) o diagnósticos (tras la detección de algún síntoma sospechoso de cáncer de mama) en unidades de referencia, con radiólogos presentes, como es el caso de nuestra clínica, que a la vista de los hallazgos en la mamografía convencional pueden considerar conveniente realizar proyecciones y pruebas complementarias para llegar a un diagnóstico definitivo de la paciente en el mismo acto.
Queremos contarte un poquito sobre la mamografía…
La mamografía actualmente es el método de imagen más utilizado tanto en el estudio de pacientes con síntomas mamarios como en pacientes asintomáticas, con el fin de diagnosticar el cáncer de mama en estadios iniciales.
Está indicada en pacientes mayores de 35 años sin antecedentes familiares y en mayores de 30 años con antecedentes familiares de cáncer de mama o de ovario.
Es un método de imagen que conlleva radiación ionizante y necesita compresión de la mama para conseguir estudios de calidad, lo cual puede producir cierta molestia en algunas mujeres, sobre todo si se realiza los días previos a la menstruación.
El estudio convencional consta de dos proyecciones de cada mama, una cráneo-caudal (CC) y otra oblicua mediolateral (OML). La realización de dos proyecciones en cada mama es fundamental para no pasar por alto lesiones visualizadas en una sola proyección, así como para realizar una correcta localización de las mismas. Una vez que se haya realizado, la o el radiólog@ valora la mamografía y si deben realizarse proyecciones mamográficas adicionales y/o completar el estudio mamográfico con ecografía mamaria que se realizará en ese mismo momento.
La sensibilidad de la mamografía para diagnosticar cáncer de mama oscila entre el 61 y el 95%, siendo inferior en pacientes con mamas densas, donde se estima que aproximadamente el 10% de los tumores no son visibles en la mamografía, incluso aunque sean palpables, por lo que se recomienda completar su estudio mediante ecografía mamaria. Su especificidad oscila entre el 80- 90%. Tanto la sensibilidad como la especificidad aumentan con la edad, siendo superiores en pacientes por encima de los 50 años.

MAMOGRAFÍA DIGITAL
¿Por qué es importante entonces hacernos revisión con mamografía?
Porque la mamografía es la única técnica diagnóstica que hasta el momento ha demostrado su eficacia en la disminución de la mortalidad por cáncer de mama. La ecografía mamaria complementa a la mamografía, pero no puede sustituir a la mamografía en la detección precoz, ya que existen lesiones premalignas y malignas que solamente son visibles en mamografía.
¿Utilizaremos mamografía digital o convencional?
Digital. La mamografía digital utiliza la misma tecnología de rayos X que la mamografía convencional, pero en lugar de usar película, los rayos X se convierten en señales electrónicas que son enviadas a un ordenador. El ordenador convierte estas señales electrónicas en imágenes que se pueden desplegar en un monitor y también almacenar para su uso y consulta posterior.
La mamografía digital presenta una serie de ventajas sobre la mamografía convencional: mejor resolución de contraste, fácil almacenamiento y disponibilidad de imágenes previas, posibilidad de envío de imágenes a otros centros para consulta o informe a distancia, posibilidad de manipulación para mejorar la imagen, eliminación de posibles artefactos de la placa, rapidez del procedimiento y menor dosis de radiación ( emite un 25% menos de radiación para la paciente). La mamografía digital es además, superior a la mamografía convencional para detectar cáncer de mama en mujeres jóvenes, premenopáusicas o perimenopáusicas y en mujeres con mamas densas.
Recomendaciones para acudir a la cita de mamografía
- Llévate ropa cómoda de quitar y poner (te resultará más cómodo llevar 2 piezas en vez de vestido, ya que te pediremos que te desvistas de cintura hacia arriba) y evita utilizar cremas, polvos de talco y desodorante ese día.
- Comunica al técnico si estás embarazada, si estás dando lactancia o si tienes prótesis mamarias.
- En el caso de tener estudios anteriores de mamografía realizados en nuestra clínica o en otro centro, es muy importante que los traigas contigo, ya que l@s radiólog@s necesitan comprobar si existen cambios significativos en tus mamas.
- Dile a la técnico cualquier anomalía que hayas notado (bulto, dureza, secreción, inversión del pezón…).
- Conviene informar además del uso de tratamientos hormonales, antecedentes de cirugías sobre la mama, o si tienes antecedentes personales o familiares de cáncer de mama.
- El mejor momento para realizar la prueba es una semana después de la regla pues es cuando las mamas están menos sensibles. Aunque si tienes cita en cualquier otro momento del ciclo, no te preocupes, esto no va a obstaculizar el valorar correctamente tus mamas.
¿Cuándo tendré los resultados?
Tras realizar la prueba, la o el radiólog@ analizará la mamografía y emitirá un informe el mismo día de la prueba, que te llevarás impreso.
Si decides leer tus resultados antes de acudir a tu cita con el médico que te ha solicitado la prueba (ginecólog@, cirujan@, médic@ de familia…) encontrarás al final del informe una conclusión sobre el mismo, donde aparecerán las siglas BIRADS. En diagnóstico por la imagen de la patología mamaria se utiliza este sistema para describir los hallazgos radiológicos (Breast Imaging Reporting and Data System) que clasifica los resultados desde 0 a 6.
- Categoría 0. Es necesario completar estudio con otras exploraciones adicionales, tal como proyecciones mamográficas adicionales, ecografía o RM mamaria.
- Categoría 1 y 2. Los hallazgos son normales (1) o benignos (2). Se recomienda el seguimiento habitual.
- Categoría 3. Los hallazgos son probablemente benignos (más del 95% de probabilidad de benignidad). Se indica seguimiento a corto plazo (normalmente cada 6 meses) durante un periodo de 2 años.
- Categoría 4 y 5. Se ha detectado alguna anomalía. Se recomienda estudio de la lesión con punción diagnóstica.
- Categoría 6. Se ha confirmado que tiene cáncer de mama. Se emplea para realización de tratamiento.
¿Por qué me hacen una ecografía mamaria después de la mamografía? ¿Debo preocuparme?
La ecografía de mama es otro tipo de técnica para estudiar la mama que en muchas ocasiones se utilizará de forma complementaria a la mamografía, sobre todo en pacientes con mamas densas o que presentan hallazgos mamográficos. Es decir, son técnicas distintas y cada una tiene su utilidad en el estudio de diferentes problemas de la mama.
Dado el carácter complementario de ambas técnicas, en la mayoría de las ocasiones es recomendable hacer una ecografía mamaria inmediatamente después de hacer la mamografía, según el criterio de la o el radiólog@ que estudie las mamografías. Por este motivo, no debes preocuparte si tras la mamografía, la o el radiólog@ te realiza una ecografía mamaria.
ECOGRAFÍA MAMARIA
¿Qué es una ecografía de mama?
La ecografía mamaria es el método de imagen más utilizado en el estudio de la patología mamaria, después de la mamografía. Es la prueba de elección en aquellas pacientes menores de 35 años sin antecedentes familiares que se hayan notado alguna anomalía o que quieran realizarse una revisión mamaria. Dependiendo de tu edad y tus antecedentes familiares realizaremos la prueba de elección.
Sus indicaciones principales son:
- Caracterización de nódulos o “bultos” palpables y no palpables.
- Valoración de síntomas clínicos y hallazgos mamográficos, como nódulos mamarios, ayudando a diferenciar lesiones benignas de lesiones malignas.
- Guía de procedimientos intervencionistas, como punciones y biopsias.
- Estudio de implantes mamarios.
- Es la técnica de elección para estudiar lesiones palpables en mujeres menores de 30 años, en mujeres embarazadas y lactantes.
Está exenta de riesgos para la salud de la mujer, puesto que no hay exposición a radiación ionizante. Permite obtener imágenes en tiempo real a través de ultrasonidos, para comprobar la estructura mamaria, caracterizar los hallazgos y el flujo sanguíneo que circula por los vasos.
Recomendaciones a la hora de acudir a tu cita para ecografía mamaria y axilar
- No es necesaria ningún tipo de preparación especial, salvo no aplicar cremas, lociones ni ningún tipo de productos en el pecho y axila el día de la prueba.
- Al igual que ocurre cuando te realizan una mamografía, te pediremos que te desvistas de cintura hacia arriba, por lo que será más cómodo para tí si llevas dos piezas separadas y ropa fácil de quitar y poner.
- Si te han realizado en otro centro alguna mamografía o ecografía mamaria previamente, apórtalas para que la o el radiólog@ puedan comparar si existen cambios significativos.
¿Cómo será? ¿Me va a doler?
Una vez que la mujer está tumbada boca arriba, la o el radiólog@ aplica un gel en la mama, sobre el que se pasará un dispositivo manual (transductor) para examinar el interior del pecho, examinando ambas mamas y axilas.
Indícale cualquier anomalía o cambio que hayas notado (bulto, dureza, secreción…etc.).
Puedes sentir durante la realización de la ecografía cierta presión o molestia, pero en general no es una exploración dolorosa. Los días previos a la menstruación las mamas estarán más sensibles, por lo que si coincide la prueba con esos días, puede molestar más.
¿Cuándo tendré los resultados?
La radióloga te informará de los hallazgos en el mismo momento de realización de la prueba e indicará si es necesario el seguimiento de la lesión o punción de la misma o si por el contrario debes continuar con las revisiones habituales. Emitirá un informe el mismo día de la prueba que te llevarás impreso.
Si decides leer tus resultados antes de acudir a tu cita con el médico que te ha solicitado la prueba (ginecólog@, cirujan@, médic@ de familia…) encontrarás al final del informe una conclusión sobre el mismo, donde aparecerán las siglas BIRADS. En diagnóstico por la imagen de la patología mamaria se utiliza este sistema para describir los hallazgos radiológicos (Breast Imaging Reporting and Data System) que clasifica los resultados desde 0 a 6.
- Categoría 0. Es necesario completar estudio con otras exploraciones adicionales, tal como proyecciones mamográficas adicionales, ecografía o RM mamaria.
- Categoría 1 y 2. Los hallazgos son normales (1) o benignos (2). Se recomienda el seguimiento habitual.
- Categoría 3. Los hallazgos son probablemente benignos (más del 95% de probabilidad de benignidad). Se indica seguimiento a corto plazo (normalmente cada 6 meses) durante un periodo de 2 años.
- Categoría 4 y 5. Se ha detectado alguna anomalía. Se recomienda estudio de la lesión con punción diagnóstica.
- Categoría 6. Se ha confirmado que tiene cáncer de mama. Se emplea para realización de tratamiento.
PROCEDIMIENTOS INTERVENCIONISTAS
Galactografía
La galactografía es una técnica que permite la valoración del sistema ductal tras la introducción en el mismo de un contraste radiopaco.
Está indicada en pacientes con secreción espontánea, unilateral y por un solo orificio del pezón, situación en la que se sospecha lesión del sistema ductal. Las lesiones más frecuentemente detectadas y asociadas con secreción son el papiloma intraductal o el carcinoma de mama. También puede ser debida a ectasia ductal (dilatación de los conductos que se sitúan detrás del pezón y areola) o cambios fibroquísticos.
Es importante realizar previamente una mamografía y ecografía, ya que puede detectar hallazgos que justifiquen la secreción, como nódulos o microcalcificaciones, pudiendo en algunos de estos casos prescindir de la galactografía.
¿Cómo se realiza esta técnica?
Primero administramos un spray con lidocaína en el pezón para anestesiar localmente la zona y dilatar los conductos lo suficiente para que nos ayude posteriormente a la introducción de un pequeño catéter con aguja introductora de punta roma (no pincha) por el orificio por donde visualizamos la secreción. Un vez canalizado, iremos inyectando muy despacio el contraste radiológico, para realizar después una mamografía y valorar así si el existe alguna alteración en el sistema ductal.
Es una técnica indolora, pudiendo notar alguna molestia según introducimos el contraste.
Posteriormente no requiere de cuidados especiales. Puedes colocarte una gasa en el sujetador por si quedara algún resto de líquido y así evitar mojar la ropa.
¿Cuándo tendré los resultados?
La radióloga te informará de los hallazgos en el mismo momento de realización de la prueba e indicará si es necesario el seguimiento de la lesión o punción de la misma o si por el contrario debes continuar con las revisiones habituales. Emitirá un informe el mismo día de la prueba que te llevarás impreso.
Punción aspiración con aguja fina (PAAF)
¿Cómo se realiza una PAAF?
¿En qué casos se recomienda realizar una PAAF?
La principal indicación será en el caso de quistes dolorosos para la paciente o bien que generen una situación de ansiedad y preocupación para la mujer por la sensación de “bulto”. En estos casos no es necesario el análisis del líquido obtenido, ya que este tipo de quistes son completamente benignos.
Otras indicaciones, menos frecuentes, será el vaciado de quistes complicados (inflamados) o abscesos (infección), para diferenciar entre lesiones quísticas o sólidas en casos dudosos, drenaje de hematomas, seromas… y para la punción de adenopatías axilares.
¿Necesito alguna preparación especial para acudir a mi cita?
- Como en el caso de la ecografía mamaria y la mamografía, te recomendamos llevar ropa cómoda, fácil de quitar y poner, y preferiblemente de dos piezas, ya que te pediremos que te desvistas de cintura hacia arriba.
- Haznos saber si tomas antiagregantes o está anticoagulada, preferiblemente cuando pidas la cita.
- No es necesario que vengas en ayunas, de hecho es recomendable que vengas desayunada, ya que ayuda a evitar posibles mareos por el ayuno. Toma tu medicación habitual.
Si el informe de mamografía o ecografía donde se ha indicado la realización de PAAF se ha realizado en otro centro, apórtalo.
¿Existen complicaciones?
Las complicaciones de la PAAF mamaria son casi inexistentes, pudiendo notar cierta molestia en el punto de punción durante ese mismo día, para lo cual puedes tomar algún analgésico de los que tomes habitualmente para el dolor, tipo paracetamol o ibuprofeno (no aspirina).
Biopsias percutáneas guiadas por ecografía. BAG (Biopsia con aguja gruesa)
Una BAG es un tipo de biopsia que realizamos con una aguja habitualmente de 14 para obtener entre 2 y 5 cilindros de tejido de la lesión mamaria indicada para su posterior análisis microscópico con la finalidad de evaluar si existe o no un cáncer de mama.
Se realiza previa anestesia local y guiada con ecografía.
En los últimos años, la biopsia percutánea asistida por ecografía se ha extendido como una alternativa a la biopsia quirúrgica, permitiendo un diagnóstico histológico de las lesiones mamarias sin una intervención quirúrgica para ello. Con experiencia y práctica adquirida en la técnica se consiguen unas tasas de correlación con la biopsia quirúrgica cercanas al 100%, evitando la necesidad de cirugía en las lesiones benignas, y disminuyendo el número de intervenciones quirúrgicas necesarias para el tratamiento definitivo del cáncer de mama.
¿Necesito alguna preparación especial para acudir a mi cita?
- Como en el caso de la ecografía mamaria y la mamografía, te recomendamos llevar ropa cómoda, fácil de quitar y poner, y preferiblemente de dos piezas, ya que te pediremos que te desvistas de cintura hacia arriba.
- Trae contigo un sujetador de tipo deportivo, que te quede bastante ajustado, que te pondrás al finalizar el procedimiento y ayudará a que la zona se inflame menos.
- Haznos saber si tomas antiagregantes o está anticoagulada, preferiblemente cuando pidas la cita.
- Te pediremos que aportes una analítica con coagulación básica realizada en el mes previo a la biopsia.
- No es necesario que vengas en ayunas, de hecho es recomendable que vengas desayunada, ya que ayuda a evitar posibles mareos por el ayuno. Toma tu medicación habitual.
Si el informe de mamografía o ecografía donde se ha indicado la realización de BAG se ha realizado en otro centro, apórtalo.
¿Cómo será el procedimiento? ¿Me dolerá?
No es un procedimiento doloroso, ya que tras limpiar la zona de la biopsia con betadine o clorhexidina, la radióloga te infiltrará anestesia local
La radióloga pondrá un gel sobre la piel de la mama de la paciente, localizará la lesión a puncionar y decidirá el acceso más corto y seguro. Una vez limpia y desinfectada la zona con betadine o clorhexidina infiltrará anestesia local, pudiendo sentir cierto escozor transitorio en la zona de punción. Una vez pasada esta posible molestia, no debes sentir dolor en el resto del procedimiento.
Al tomar la muestra, la aguja realiza un pequeño ruido, parecido al de una grapadora. Te avisaremos para que no te asustes al oirlo. En cualquier caso, no notarás dolor.
Una vez obtenida la muestra se realiza una compresión de la mama durante escasos minutos, donde podrás notar presión, para evitar en lo máximo posible la aparición posterior de hematoma en la piel. Finalmente te colocaremos un vendaje compresivo, que te recomendamos que lleves durante 24 horas, y retires pasado ese tiempo mojándolo bien hasta que se despegue prácticamente solo. No colocaremos puntos de sutura, ya que no es necesario.
¿Cuáles son las complicaciones más frecuentes?
Lo más frecuente es que no existan complicaciones. Es probable que en las horas posteriores sientas molestias en la zona de la punción, pudiendo tomar analgesia habitual, tipo paracetamol o ibuprofeno cada 8 horas (evita tomar aspirina).
En algunas ocasiones, a pesar de la compresión, puede aparecer un hematoma, que irá resolviéndose con el paso de los días. Te aconsejamos utilizar sujetador ajustado tipo deportivo al menos las primeras 24 horas, junto con el vendaje compresivo que te habremos colocado tras la punción.
¿Son necesarios cuidados especiales tras la BAG?
Te irás a casa con el vendaje compresivo que te colocamos al finalizar la punción. Te recomendamos que traigas contigo un sujetador deportivo apretado para ponertelo al terminar.
Pasadas 24 horas, podrás retirarte el vendaje, mojándolo bien hasta que se despegue solo, y así no dañar tu piel.
Es preferible que el mismo día de la punción sea un día tranquilo, donde no realices grandes esfuerzos ni levantes peso. No realices deporte ese día. Si no es absolutamente necesario no conduzcas.
En las primeras 24 horas puedes notar molestias en la zona de punción, de manera que puedes tomar analgesia habitual tipo paracetamol o ibuprofeno cada 8 horas, evitando tomar aspirina.
También puedes ponerte hielo local.
Al día siguiente, además de retirarte el apósito, ya puedes ducharte y hacer vida normal.
En algunas ocasiones se produce un hematoma en la zona, lo más probable es que éste desaparezca en pocos días.
¿Cuánto tiempo tardarán en estar los resultados de la biopsia?
Las muestras serán analizadas por un equipo de anatomía patológica especializado en este tipo de patología, que emitirá un informe con el diagnóstico obtenido, lo cual tardará una semana aproximadamente.
Una vez esté el resultado, podrás recoger el informe en el propio servicio de anatomía patológica o te lo enviarán por correo, según hayas indicado.
Con el resultado de la punción deberás acudir a tu médico solicitante (ginecólogo, cirujano, médico de familia…) para que te explique el siguiente paso a seguir.
